

日本発・世界初のムコ多糖症II型の神経症状に有効な治療法が開発されました!
国立成育医療研究センター 臨床検査部長/ライソゾーム病センター長
奥山 虎之
皆様こんにちは。国立成育医療研究センターの奥山虎之です。私は、いま、日本先天代謝異常学会の理事長を務めております。学会のミッションは、先天代謝異常症をもつ患者さんやそのご家族の皆さまのお役に立てるような新しい治療法や診断法を研究し臨床応用することだと考えております。日本先天代謝異常学会へのご支援をよろしくお願いいたします。
私は、2016年12月6日、【JaSMIn 通信特別記事 No.1】を公表しました。題名は、「ムコ多糖症:治療の進歩と今後の課題」でした。この記事の中で、ムコ多糖症の酵素補充療法の効果と限界について記載しました。以下はその抜粋です。
酵素補充療法は、約10年前に、I型、II型、VI型の酵素製剤が日本で承認され利用可能となり、現在I型で約50人、II型で約150人、VI型で約10人の患者さんに投与されています。昨年IVA型に対する酵素製剤が承認され、約10人の患者に投与されています。酵素補充療法は比較的安全にだれにでも導入できる治療法ですが、静脈内に投与された酵素は脳内には到達できないため、精神運動発達遅滞や退行といった中枢神経症状の改善は期待できません。また、毎週1回の通院が必要となります。
2016年の記事では、「静脈内に投与された酵素は脳内には到達できない」理由について詳しく述べませんでした。これは、脳とその他の臓器の中の血管の構造の違いによるものです。図1をご覧ください。酵素はたんぱく質で、比較的大きな物質です。脳の血管は、血管内の大きな物質が、脳内に漏れ出ないように緻密な構造をしています。これを血液脳関門といいます。これに対して、脳以外の臓器の血管には、「穴」が開いていてたんぱく質のような大きな物質でも通ることができます。静脈の中に投与した酵素製剤は、体中をまわり、いろいろな臓器に酵素を供給しますが、血液脳関門により脳内の神経細胞などに酵素が供給されることはありません。そのため、酵素を静脈内に入れる現行の酵素補充療法では、脳の障害である発達障害や知的障害の進行を抑制することはできません。
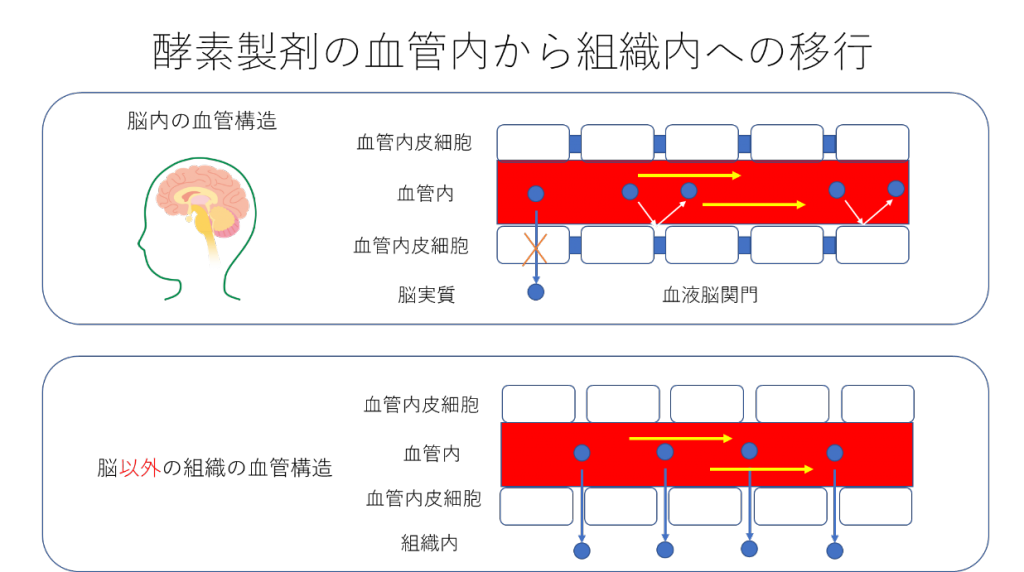
図1 脳とその他の臓器の中の血管構造の違い
さらに2016年の記事の一部を抜粋します。
上記の中には、「日本では脳室内投与」という記載がありますが、この脳室内投与製剤イデュルスルファーゼβ(商品名:ヒュンタラーゼ)が、2021年1月22日に日本で世界に先駆けて承認され、4月27日から販売されております。図2をご覧ください。従来の酵素製剤イデュルスルファーゼ(商品名:エラプレース)の静脈内投与に加えて、4週間に1回の割合で、あらかじめ脳内に装着したリザーバーを介して、イデュルスルファーゼβを投与します。投与時間は、2分程度ですし、エラプレースの投与中でも実施できますので、患者さんの負担の増加はほとんどありません。
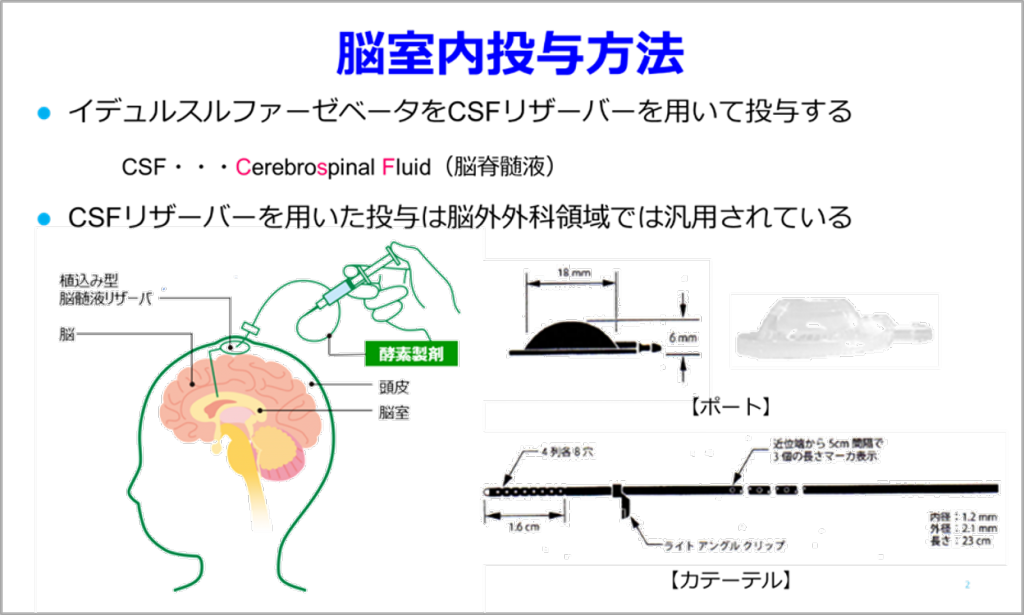
図2 イデュルスルファーゼβの脳室内投与方法
この治験を計画したのが、ちょうどこの記事を書いた2016年ころでした。あれから、約6年が経過しています。治験は、私が、研究代表者となり、国立成育医療研究センターと大阪市立大学で医師主導治験として実施しました。治験参加者は6人で、期間は3年間でした。治療効果については、イデュルスルファーゼ(商品名:エラプレース)の静脈内投与を長期間実施し定期的に発達検査を行ったヒストリカルコントロール群の発達年齢の推移と脳室内投与製剤イデュルスルファーゼβ(商品名:ヒュンタラーゼ)とイデュルスルファーゼ(商品名:エラプレース)の静脈内投与を併用した場合の発達年齢の推移との比較で評価しました。その結果をもって、承認されることになりました。
これまで、ムコ多糖症II型の中枢神経症状に有効な治療法はありませんでした。この脳室内投与は、日本から世界に発信することができた初めての治療法です。これまで、NHKをはじめとしていくつかのメディアで報道されております(図3)。今のところ、日本でしかこの治療法は使用できませんが、やがて多くの国で使用されるようになるでしょう。開発者の私としては、少しでも多くのムコ多糖症II型患者さんにご使用いただきたいと思います。
図3 メディアでの報道
最後になりましたが、この治験を実施した国立成育医療研究センターや大阪市大の関係者の皆様(小須賀基通先生、新宅治夫先生、濱崎考史先生、徐ジュヒョンさんら)や関係する製薬企業(GCファーマ、クリニジェン、アンジェスなど)の皆様、そして、この治験にご参加いただいたムコ多糖症の患者様とそのご家族の皆様、そして、ご支援や励ましを頂きました、日本ムコ多糖症患者家族の会の皆様に心から感謝申し上げます。本当にありがとうございました。
全文PDFは以下からダウンロードできます。